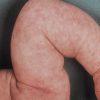
Шелушение кожи у ребенка может вызывать не только дискомфорт, но и тревогу у родителей. Часто шелушащаяся кожа наблюдается на голове, щеках, теле и ушках. Причин этого состояния может быть несколько, и важно определить факторы, которые вызывают шелушение, чтобы найти эффективный метод лечения.
Одной из основных причин шелушения кожи у детей является сухая кожа. У ребенка кожа более нежная и тонкая, поэтому она может склонна к сухости. Шелушение на голове и ушках может быть вызвано перхотью или себорейным дерматитом. На щеках и теле шелушение может быть связано с атопическим дерматитом или ороговением кожи.
Кроме сухости кожи, шелушение может быть вызвано аллергической реакцией на определенные продукты, средства гигиены или одежду. Некоторые редкие причины шелушения у детей включают инфекционные заболевания, такие как вирусные инфекции или грибковые поражения кожи. В некоторых случаях шелушение может быть симптомом более серьезного заболевания, поэтому важно обратить внимание на сопутствующие симптомы и незамедлительно проконсультироваться с врачом.
Лечение шелушащейся кожи у ребенка требует индивидуального подхода и может включать в себя применение увлажняющих и смягчающих кремов, использование специальных шампуней и гелей для купания, а также изменение питания и ухода за кожей. Родители также должны следить за состоянием кожи ребенка и вовремя обращаться к врачу, чтобы исключить возможные серьезные причины шелушения.
Шелушение кожи у ребенка: причины и лечение
Шелушение кожи у ребенка является довольно распространенной проблемой, которая может вызывать дискомфорт и тревогу у родителей. В основном, шелушение кожи у ребенка наблюдается на голове, щеках, теле и ушках. Возможные причины и методы лечения данного состояния могут отличаться в зависимости от конкретного случая.
Причины шелушения кожи у ребенка:
- Себорейный дерматит — это одна из самых распространенных причин шелушения кожи у ребенка. Это воспалительное заболевание кожи, которое обычно проявляется белыми чешуйками на голове (материнские корки) и жирным желтоватым налетом на щеках и лобе. Себорейный дерматит не является серьезным заболеванием и обычно исчезает самостоятельно до года.
- Аллергическая реакция — шелушение кожи у ребенка может быть вызвано аллергической реакцией на пищу, лекарства, моющие средства или другие вещества. Если есть подозрение на аллергию, необходимо обратиться к врачу, чтобы выяснить причину и назначить соответствующее лечение.
- Атопический дерматит — это хроническое воспаление кожи, которое может вызывать шелушение, сухость и зуд. Атопический дерматит часто наблюдается у детей с семейной предрасположенностью к аллергическим реакциям, и может потребовать длительного и комплексного лечения.
Лечение шелушения кожи у ребенка:
- Регулярное и бережное уход за кожей — регулярное мытье кожи ребенка мягким детским мылом, применение увлажняющих кремов и избегание агрессивных средств для ухода за кожей помогут уменьшить шелушение и улучшить состояние кожи.
- Применение лекарственных средств — в случае себорейного дерматита или атопического дерматита, врач может назначить специальные шампуни, кремы или мази для лечения и устранения шелушения.
- Устранение аллергена — в случае аллергической реакции на определенный продукт или вещество, необходимо исключить его из рациона ребенка или избегать контакта с ним.
- Посещение врача — если шелушение кожи у ребенка не исчезает, усиливается или сопровождается другими симптомами, необходимо обратиться к педиатру или дерматологу для диагностики и определения наиболее эффективного лечения.
Важно помнить, что причины шелушения кожи у ребенка могут быть разнообразными и лечение должно быть подходящим для конкретного случая. Кроме того, решение о лечении лучше принимать совместно с врачом, чтобы избежать возможных осложнений или неправильного подбора препаратов.
Почему кожа на голове ребенка шелушится?
Наблюдение шелушения кожи на голове у ребенка является довольно распространенной проблемой. Причин шелушения может быть несколько, и обычно они не являются серьезными. Рассмотрим основные причины и способы лечения.
- Себорейный дерматит. Это одна из самых распространенных причин шелушения кожи на голове у ребенка. Себорейный дерматит проявляется в виде желтых или белых чешуйчатых пятен, которые могут быть сопровождены зудом и покраснением кожи. Часто это состояние наблюдается у новорожденных, но может продолжаться и после первого года жизни. Для лечения себорейного дерматита рекомендуется использовать специальные детские шампуни и средства для ухода за кожей головы. Также рекомендуется избегать сильных шампуней и геля для волос, которые могут обезвоживать кожу и усиливать шелушение.
- Аллергия. Шелушение кожи на голове у ребенка также может быть вызвано аллергической реакцией на определенные продукты питания, моющие средства, синтетическую одежду и прочие вещества. Если вы подозреваете аллергию, необходимо обратиться к педиатру, который поможет определить аллерген и рекомендовать соответствующие изменения в рационе или уходе за ребенком.
- Сухая кожа. Некоторым детям просто свойственно более сухая кожа, что может приводить к шелушению. В этом случае важно увлажнять кожу регулярно, используя детские увлажняющие средства. Также стоит избегать длительных горячих ванн, которые могут обезвоживать кожу.
Если шелушение кожи на голове ребенка не проходит или сопровождается другими симптомами, обязательно обратитесь к педиатру для точного диагноза и назначения соответствующего лечения.
Себорейный дерматит
Себорейный дерматит — это хроническое воспалительное заболевание кожи, которое часто проявляется шелушением кожи на голове, щеках, теле и ушках у детей.
Причинами себорейного дерматита у детей могут быть:
- Генетическая предрасположенность;
- Избыточное выделение кожного сала (себума);
- Изменения в составе микрофлоры кожи;
- Воздействие внешних факторов, таких как перепады температур, сухость воздуха или неправильный уход за кожей.
Симптомы себорейного дерматита у детей могут варьироваться, но наиболее распространенными являются:
- Шелушение кожи, особенно на коже головы (шелухи могут напоминать маслянистые корки);
- Красные пятна или покраснение кожи;
- Сухость и зуд кожи;
- Воспаление или дерматит на ушах или за ушами;
- Шелушение кожи на щеках или других областях тела.
Для лечения себорейного дерматита у ребенка обычно используется комбинированный подход, включающий следующие методы:
- Уход за кожей. Регулярное мытье и очищение кожи с использованием мягких и нежирных средств помогает снять чешуек и предотвратить образование новых. Важно избегать использования агрессивных мыла или шампуней, которые могут сушить кожу.
- Применение медикаментозных средств. Врач может назначить специальные крема или мази, содержащие активные компоненты для снятия воспаления и зуда, а также увлажняющие и смягчающие препараты.
- Правильное питание. В некоторых случаях, изменение диеты ребенка может помочь снизить воспаление кожи. Врач может рекомендовать исключить из рациона некоторые продукты, такие как молочные продукты или продукты, содержащие глютен.
Себорейный дерматит обычно является хроническим заболеванием, и регулярный уход и использование необходимых лечебных мер помогает поддерживать состояние кожи под контролем. Если симптомы усугубляются или не проходят после лечения, важно обратиться к врачу для получения дальнейших рекомендаций и лечения.
Аллергия
Аллергия – это реакция организма на вещество (аллерген), которое при взаимодействии с иммунной системой вызывает различные негативные последствия. У детей аллергические реакции могут проявляться в виде шелушения кожи на голове, щеках, теле и ушках.
Основные причины аллергических реакций у детей:
- Генетическая предрасположенность. Если у одного из родителей есть аллергия, то вероятность ее развития у ребенка возрастает.
- Контакт с аллергеном. Вещества, вызывающие аллергическую реакцию, могут быть разнообразными: пищевые продукты, пыль, пыльца растений, химические вещества, солнечный свет и другие.
- Специфика пищевого рациона. Некоторые продукты могут являться аллергенами для организма ребенка и вызывать аллергическую реакцию.
Если у ребенка появилось шелушение кожи на голове, щеках, теле и ушках, возможно, это аллергическая реакция. Для лечения аллергии и устранения симптомов важно:
- Обратиться к педиатру-аллергологу, который сможет определить аллерген и назначить соответствующее лечение.
- Исключить контакт с аллергеном. Если известно, что шелушение кожи вызвано определенным продуктом или веществом, следует исключить его из рациона ребенка.
- Принимать препараты, которые снимают симптомы аллергии (например, антигистаминные препараты).
- Следовать рекомендациям врача по уходу за кожей и гигиене ребенка, чтобы не усугубить симптомы аллергии.
- Использовать мягкие средства для ухода за кожей ребенка, не содержащие агрессивных химических компонентов.
Аллергические реакции у детей – это довольно распространенная проблема. Следуя рекомендациям врача и проводя соответствующее лечение, вы сможете справиться с шелушением кожи и улучшить состояние вашего ребенка.
Некорректный уход за кожей головы
Причиной шелушения кожи на голове, щеках, теле и ушках у ребенка может быть некорректный уход за кожей головы. Неправильные методы ухода могут вызывать раздражение, сухость и шелушение кожи.
Причины некорректного ухода за кожей головы:
- Использование агрессивных химических средств. При моении головы ребенка, следует использовать мягкие детские шампуни и средства, не содержащие красители и ароматизаторы. Для удаления шампуня следует использовать теплую воду.
- Частое мытье головы. Частое мытье головы ребенка может раздражать кожу и приводить к ее сухости. Рекомендуется мыть голову ребенка не более 2-3 раз в неделю.
- Использование сильно горячей воды. Горячая вода может негативно влиять на кожу, вызывая ее сухость и обезвоживание. При мытье головы ребенка следует использовать теплую воду.
Способы лечения некорректного ухода за кожей головы:
- Избегать использование агрессивных химических средств. При выборе шампуня и других средств для ухода за кожей головы ребенка, следует обратить внимание на их состав и выбирать мягкие средства, рекомендованные для детей.
- Ограничить частоту мытья головы. Рекомендуется мыть голову ребенка не более 2-3 раз в неделю, чтобы предотвратить сухость и раздражение кожи.
- Использовать теплую воду при мытье головы. Горячая вода может вызывать сухость кожи, поэтому следует использовать теплую воду при мытье головы ребенка.
Следуя правилам правильного ухода за кожей головы ребенка, можно предотвратить шелушение и раздражение кожи, обеспечивая ей необходимое увлажнение и защиту.
Почему кожа на щеках ребенка шелушится?
Шелушение кожи на щеках у ребенка может быть вызвано несколькими причинами:
- Сухая кожа. Главной причиной шелушения на щеках ребенка является сухость кожи. В период младенчества кожа у детей особенно нежная и может быстро потерять влагу, что приводит к образованию шелушений.
- Аллергическая реакция. Шелушение на щеках может быть реакцией на аллерген, например, на пищу, моющие средства, косметику или пыльцу. Это может быть сопровождается зудом и покраснением кожи.
- Дерматит. Шелушение на щеках может быть признаком дерматита – воспалительного заболевания кожи, которое может быть вызвано различными факторами, включая аллергию или раздражение.
Для лечения шелушения кожи на щеках ребенка рекомендуется следовать следующим советам:
- Держите кожу увлажненной. Используйте детские увлажняющие кремы или масла, особенно после ванн или переключения детей на новую смесь или пищу.
- Избегайте аллергенов. Если есть подозрение на аллергическую реакцию, попробуйте установить аллерген и исключить его из рациона ребенка.
- Консультируйтесь с врачом. Если шелушение на щеках у ребенка не прекращается или сопровождается другими симптомами, такими как покраснение или зуд, рекомендуется обратиться к педиатру для консультации и назначения надлежащего лечения.
Следуя этим рекомендациям, можно помочь устранить шелушение на щеках ребенка и вернуть коже здоровый и ухоженный вид.
Атопический дерматит
Атопический дерматит — это хроническое воспалительное заболевание кожи, которое часто наблюдается у детей. Оно проявляется шелушением, зудом и высыпаниями на коже.
Причины атопического дерматита:
- Генетическая предрасположенность. Если один из родителей страдает от атопического дерматита, то у ребенка есть повышенный риск развития этого заболевания.
- Нарушение барьерной функции кожи. У детей с атопическим дерматитом кожа имеет повышенную проницаемость, что способствует развитию воспаления.
- Аллергическая реакция на различные вещества. Дети, склонные к атопическому дерматиту, часто имеют аллергию на пищевые продукты, домашнюю пыль, молочные белки, шерсть животных и другие аллергены.
Способы лечения атопического дерматита:
- Использование мягких моющих средств и гипоаллергенной косметики для ухода за кожей.
- Избегание контакта с потенциальными аллергенами. Если известно, на какие вещества у ребенка возникает аллергия, необходимо их исключить из окружающей среды.
- Применение местных препаратов, таких как кремы или мази с противовоспалительным действием.
- При назначении врача, применение противоаллергических лекарственных средств.
Профилактика атопического дерматита:
- Правильный уход за кожей ребенка с использованием гипоаллергенной косметики.
- Исключение контакта с возможными аллергенами, особенно в пище и окружающей среде.
- Регулярное проветривание и увлажнение помещений, чтобы избежать пересыхания кожи.
- Соблюдение здорового образа жизни: правильное питание, физическая активность, укрепление иммунитета.
Важно: Если у ребенка появляются сильные симптомы атопического дерматита, такие как сильный зуд, воспаление кожи или нарушение сна, необходимо обратиться к врачу для профессиональной консультации и назначения эффективного лечения.
Ветровой ожог
Ветровой ожог — это состояние кожи, вызванное длительным воздействием сильного ветра. Он приводит к обезвоживанию кожи и может вызвать ее шелушение, особенно на открытых участках тела, таких как голова, щеки, тело и уши.
Ветровой ожог обычно незначительный и проходит сам по себе, однако в некоторых случаях может потребоваться особое внимание и уход. Вот некоторые причины и способы лечения ветрового ожога:
- Сухой воздух: Ветер обычно сопровождается сухим воздухом, который может лишать кожу влаги и вызывать ее шелушение. Рекомендуется использовать увлажнители в помещении и наносить увлажняющие средства на кожу.
- Незащищенная кожа: Кожа, оставленная без защиты от ветра, более подвержена обезвоживанию и шелушению. Рекомендуется носить головные уборы, шарфы и другие предметы одежды, чтобы защитить открытые участки кожи.
- Чувствительная кожа: Некоторые люди имеют более чувствительную кожу, которая может быстрее реагировать на воздействие ветра. Они могут испытывать более сильное шелушение и воспаление кожи. Рекомендуется использовать мягкие и увлажняющие средства для ухода за кожей.
Если шелушение и воспаление кожи на голове, щеках, теле и ушах сохраняются или ухудшаются, рекомендуется обратиться к врачу. Он сможет определить причину и назначить соответствующее лечение.
Пилинг
Пилинг — это косметическая процедура, направленная на удаление ороговевших клеток кожи. Она может быть полезна в случае шелушения кожи на голове, щеках, теле и ушках у ребенка.
Причины шелушения кожи могут быть различными, такими как сухость кожи, экзема или псориаз. Пилинг помогает убрать ороговевший слой кожи, повышает обновление клеток и способствует их заживлению.
Существуют разные виды пилинга, включая химический и механический.
- Химический пилинг основан на использовании различных химических растворов, которые мягко отшелушивают верхний слой кожи.
- Механический пилинг осуществляется при помощи специальных инструментов или щеток, которые помогают удалить ороговевшие клетки.
Выбор метода пилинга зависит от причины шелушения кожи у ребенка и его возраста. Перед проведением процедуры необходимо проконсультироваться с врачом или косметологом.
При использовании пилинга необходимо соблюдать ряд мер предосторожности:
- Избегать попадания пилинга на глаза и слизистые оболочки.
- Не применять пилинг на поврежденную или раздраженную кожу.
- Следовать инструкциям и рекомендациям производителя.
- После пилинга необходимо использовать средства с высоким уровнем защиты от солнца, так как кожа становится более чувствительной.
В случае шелушения кожи у ребенка на голове, щеках, теле и ушках рекомендуется проконсультироваться с врачом, чтобы определить причину и назначить соответствующее лечение. Пилинг может быть одной из методик лечения, но только врач сможет решить, подходит ли он для вашего ребенка.
Почему кожа на теле ребенка шелушится?
Шелушение кожи у ребенка может быть вызвано несколькими причинами.
Одной из основных причин шелушения кожи на теле ребенка может быть сухость кожи. У детей кожа более тонкая и нежная, поэтому она более подвержена сухости. Сухая кожа может привести к шелушению и появлению раздражения.
Еще одной причиной шелушения кожи может быть экзема. Экзема — это воспалительное заболевание кожи, которое может привести к шелушению, зуду и появлению красных пятен. Экзема часто возникает у детей с аллергическими реакциями или семейной предрасположенностью к этому заболеванию.
Также причиной шелушения кожи у ребенка может быть грибок или инфекция. Грибковые инфекции кожи могут привести к появлению шелушения, зуда и красных пятен на теле ребенка. Иногда шелушение кожи на теле может быть признаком серьезной инфекции, поэтому важно обратиться к врачу для точного диагноза и назначения лечения.
В любом случае, если кожа ребенка шелушится на теле, следует обратить внимание на ее общее состояние. Если сопутствующих симптомов нет и шелушение не причиняет дискомфорта ребенку, то можно попробовать использовать увлажняющие средства или домашние средства по уходу за кожей. Если же шелушение сопровождается зудом, покраснением или другими симптомами, необходимо обратиться к врачу для консультации и лечения.
Вопрос-ответ:
Почему у моего ребенка шелушится кожа на голове?
Шелушение кожи на голове у ребенка может быть вызвано различными причинами. Одной из самых распространенных причин является сухость кожи. Другой возможной причиной может быть грибковая инфекция, такая как перхоть или лишай. Если у вас есть подозрение на грибок, лучше обратиться к педиатру для диагностики и назначения лечения.
Что делать, если у ребенка шелушится кожа на щеках?
Шелушение кожи на щеках у ребенка может быть вызвано различными факторами, включая сухость кожи, аллергическую реакцию или экзему. В первую очередь, необходимо обеспечить увлажнение кожи. Используйте мягкий увлажняющий крем, который не содержит агрессивных ингредиентов. Если шелушение не исчезает или ухудшается, лучше проконсультироваться с педиатром.
Какие причины шелушения кожи на теле у ребенка?
Шелушение кожи на теле у ребенка может быть вызвано различными факторами. Одной из причин может быть экзема, которая обычно вызывает сухость и зуд. Другой возможной причиной является псориаз — хроническое воспалительное заболевание кожи. Иногда шелушение на теле может быть связано с аллергической реакцией на пищу или окружающую среду. Чтобы определить точную причину, лучше обратиться к педиатру.
Как лечить шелушение кожи на ушках у ребенка?
Шелушение кожи на ушках у ребенка может быть вызвано различными причинами, включая сухость кожи, аллергическую реакцию или дерматит. В первую очередь, необходимо избегать использования агрессивных средств для умывания ушей. Регулярное увлажнение кожи мягким увлажняющим кремом также может помочь. Если шелушение не проходит, становится сильнее или сопровождается зудом, лучше проконсультироваться с педиатром.